MRI 급여기준 강화되어, 단순 두통이나 어지럼으로 MRI 검사시 ‘진료비 폭탄’ 맞을 수 있어
보건복지부는 건강보험 지속가능성 제고 방안의 후속 조치로 지난 1일부터 MRI 급여기준이 강화됐다고 6일 밝혔다.

이에 의사가 의학적으로 MRI 검사 필요성이 낮다고 판단했음에도 단순 편두통이나 만성 두통 등을 원인으로 환자가 원해 MRI 검사를 시행했을 경우 건강보험이 적용되지 않으며 검사비는 모두 환자가 부담해야 한다.

다만, 의사의 판단에 따라 뇌질환이 의심되는 두통과 어지럼을 겪는 환자나, 기존에 뇌질환이 확진됐거나, 뇌신경 검사, 사지 운동기능 검사와 같은 신경학적 검사 등에서 이상 소견이 있는 환자의 경우에는 MRI 검사시 계속 건강보험으로 보장한다.
보건복지부는 뇌질환 의심 두통의 예로 생애 처음 겪어보는, 벼락을 맞은 듯한 극심한 두통, 번쩍이는 빛, 시야 소실 등을 동반한 두통, 콧물, 결막충혈 등을 동반하고 수일 이상 지속되는 심한 두통, 기침, 배변 등 힘 주기로 악화하는 두통, 소아에서 발생한 새로운 형태의 심한 두통 또는 수개월 동안 강도가 심해지는 두통, 암 또는 면역억제상태 환자에서 발생한 평소와는 다른 두통 등을 제시했고, 어지럼의 경우 ▲특정 자세에서 눈(안구) 움직임의 변화를 동반한 어지럼 ▲어지럼과 함께 걷기나 균형을 유지하기가 어려운 경우 ▲어지럼과 함께 갑자기 소리가 잘 들리지 않는 경우 등의 유형을 짚었다.
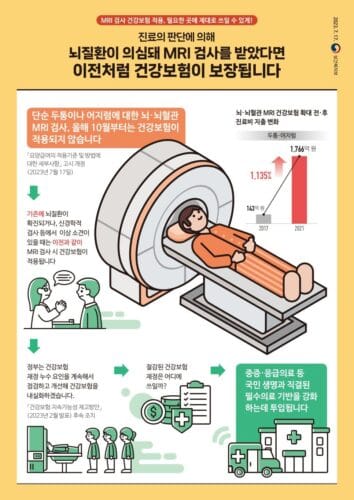
이번 조치는 건강보험 보장성 강화 대책 시행으로 MRI·초음파에 대한 건보 적용이 확대된 후 검사 이용이 급증하면서 건보 재정 부담이 커졌기 때문이다.
복지부에 따르면 MRI·초음파 검사 진료비는 2018년 1,891억원에서 2021년 1조 8,476억원으로 늘었다. 건강보험이 적용된 MRI 연간 총촬영건수는 2016년 126만건에서 2018년 226만건, 2020년 553만건으로 증가했다.
이번 MRI 급여기준 강화 조치로 인해 불필요한 MRI 검사가 줄어들 것으로 예상되나, 환자 입장에서는 그리 반갑지 만은 않을 수도 있다. 때문에 일선 의료기관 입장에서도 단순히 환자를 위한다는 마음으로 아무런 근거 없이 급여를 적용하게 될 경우 자칫 복지부나 심평원 또는 실손보험사와의 불미스러운 관계에 휘말릴 수가 있으므로 주의가 필요하다.
